Neue Metaanalyse zu ADHS-Therapien bei Erwachsenen: Welche Behandlung wirkt wirklich?
Vergleich von Medikamenten, Psychotherapie und Neurostimulation – Aktuelle Studie zeigt, was bei ADHS im Erwachsenenalter am besten hilft
Am 10. Januar 2025 veröffentlichte Dr. Jan Dreher auf dem PsychCast YouTube-Kanal ein spannendes News-Video, in dem er eine Metaanalyse zur Wirksamkeit von ADHS-Therapien bei Erwachsenen kurz bespricht. Natürlich verdienen die Erkenntnisse dieser Studie auch einen Platz auf diesem Blog. Die Studie mit dem Titel „Comparative efficacy and acceptability of pharmacological, psychological, and neurostimulatory interventions for ADHD in adults: a systematic review and component network meta-analysis“(Vergleichende Wirksamkeit und Akzeptanz pharmakologischer, psychologischer und neurostimulatorischer Interventionen bei ADHS im Erwachsenenalter: ein systematisches Review und eine komponentenbasierte Netzwerk-Metaanalyse) liefert wichtige Erkenntnisse darüber, welche Behandlungen wirklich helfen – kurzfristig, mittelfristig und langfristig.
Warum ist diese Studie so wichtig?
ADHS ist nicht nur eine Erkrankung des Kindesalters – bis zu 75 % der betroffenen Kinder zeigen auch im Erwachsenenalter weiterhin Symptome. Während es zahlreiche Studien zu ADHS-Therapien bei Kindern und Jugendlichen gibt, ist die Datenlage für Erwachsene deutlich dünner. Diese neue Metaanalyse bringt nun wertvolle Erkenntnisse, indem sie pharmakologische, psychologische und neurostimulatorische Behandlungsansätze vergleicht. Besonders interessant: Die Wirksamkeit wurde über verschiedene Zeiträume hinweg untersucht – nach zwölf, sechsundzwanzig und zweiundfünfzig Wochen.
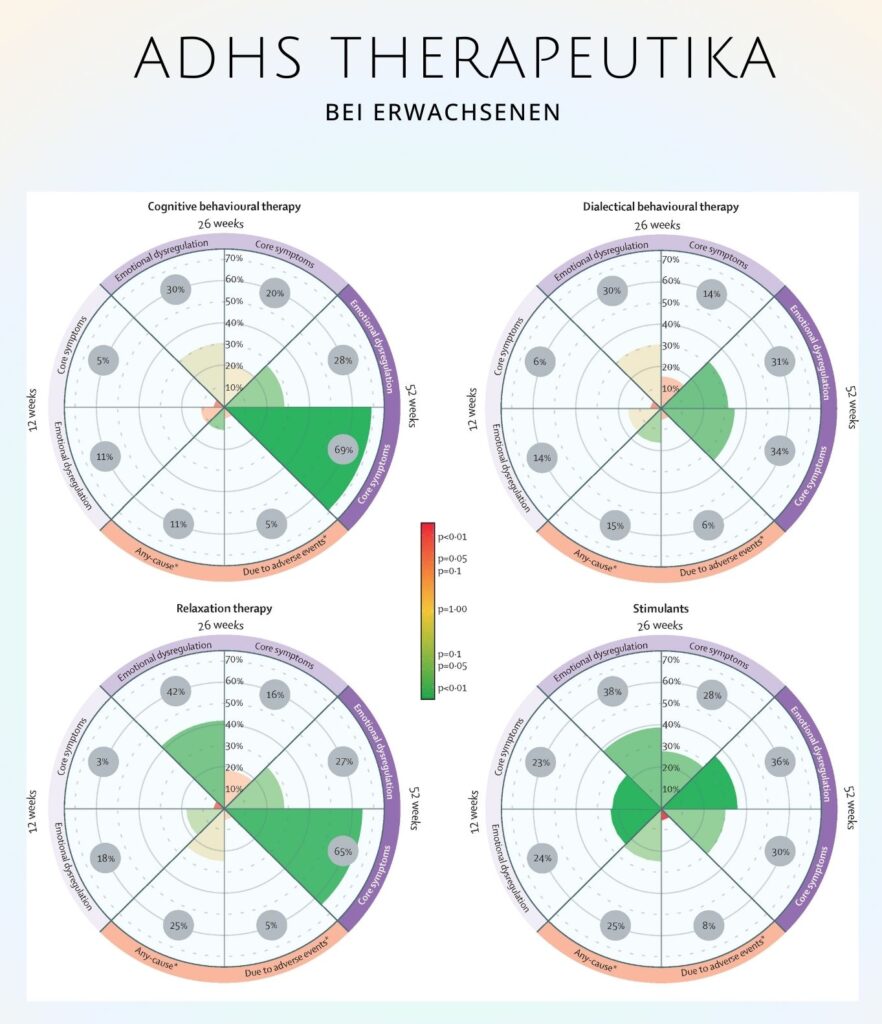
Welche Behandlung wirkt wann am besten?
Die Studie analysiert detailliert, wie sich verschiedene Therapien über die Zeit entwickeln und zeigt deutliche Unterschiede:
Nach zwölf Wochen (Kurzfristige Wirkung)
- Stimulanzien (z. B. Methylphenidat) wirken bereits nach wenigen Wochen sehr gut. Diese Ergebnisse werden sowohl in Selbsteinschätzungen von Patient:innen als auch in Fremdeinschätzungen durch Ärzt:innen bestätigt.
- Nicht-pharmakologische Therapien, wie Psychotherapie oder Neurofeedback, zeigen eine geringere unmittelbare Wirkung und werden überwiegend nur von den Patient:innen selbst als hilfreich empfunden.
Nach sechsundzwanzig Wochen (Mittelfristige Wirkung)
- Stimulanzien bleiben weiterhin wirksam, aber einige Patient:innen berichten von nachlassenden Effekten oder Nebenwirkungen.
- Psychotherapie gewinnt an Bedeutung, insbesondere kognitive Verhaltenstherapie (CBT). Hier zeigt sich, dass nicht-medikamentöse Ansätze über längere Zeiträume zunehmend Wirkung entfalten können.
- Neurofeedback und Entspannungstherapie zeigen gemischte Ergebnisse, ihre langfristige Wirksamkeit bleibt unklar.
Nach zweiundfünfzig Wochen (Langfristige Wirkung)
Datenlage begrenzt: Nur wenige Studien untersuchen so lange Zeiträume, sodass belastbare Aussagen schwierig sind.
- Stimulanzien scheinen weiterhin zu helfen, aber nicht alle Betroffenen vertragen sie langfristig gut.
- Psychotherapie zeigt stabile Effekte, insbesondere bei emotionaler Dysregulation – einem häufigen Begleitsymptom von ADHS.
- Ansätze wie Neurofeedback und Entspannungstherapie haben zu wenig Langzeitdaten, um eine klare Empfehlung auszusprechen.
ZUSAMMENFASSUNG
- Nach zwölf Wochen zeigt sich, dass Stimulanzien (z. B. Methylphenidat) am zuverlässigsten wirken. Dies wird sowohl von Ärzt:innen als auch von Patient:innen bestätigt.
- Psychotherapie wurde hingegen nur von den Patient:innen als wirksam empfunden – nicht jedoch von den Fremdratern, also den behandelnden Fachleuten.
- Langzeitdaten (sechsundfünfzig Wochen und länger) sind noch spärlich, da nur wenige Studien diesen Zeitraum abdecken. Daher sind hier noch keine eindeutigen Aussagen möglich.
ADHS-THERAPEUTIKA BEI ERWACHSENEN – Bildquelle: https://www.thelancet.com/
Hintergrund der Studie: Warum diese Analyse notwendig war
BELEGE VOR DIESER STUDIE
Pharmakologische Interventionen für ADHS bei Erwachsenen spielen bislang eine prominente Rolle in klinischen Leitlinien. Medikamente wie Stimulanzien (z. B. Methylphenidat, Amphetamine) und Nicht-Stimulanzien (z. B. Atomoxetin) gelten als Standardtherapie, da sie nachweislich die Kernsymptome von ADHS lindern.
Da die Sicherheit von ADHS-Medikamenten, insbesondere mögliche kardiovaskuläre Risiken, immer wieder diskutiert wird und in den letzten Jahren vermehrt Studien zu nicht-pharmakologischen Behandlungen veröffentlicht wurden, ist eine umfassende Bewertung der Wirksamkeit und Sicherheit aller verfügbaren Therapieoptionen für Erwachsene mit ADHS wichtig.
Zudem bleibt offen, welche Ansätze sich am besten zur Behandlung der häufig mit ADHS einhergehenden komorbiden Dysfunktionen eignen.
In den letzten zehn Jahren wurden daher verstärkt randomisierte kontrollierte Studien (RCTs) zu nicht-pharmakologischen Optionen für Erwachsene mit ADHS veröffentlicht. Dazu gehören:
- Psychotherapeutische Ansätze (z. B. kognitive Verhaltenstherapie, Achtsamkeitsbasierte Interventionen)
- Neurostimulatorische Verfahren (z. B. Neurofeedback, transkranielle Magnetstimulation)
- Entspannungstherapien
ZIEL DIESER METAANALYSE
Angesichts der zunehmenden Vielfalt an Behandlungsansätzen bestand ein dringender Bedarf, die vergleichende Wirksamkeit, Verträglichkeit und Sicherheit von pharmakologischen und nicht-pharmakologischen Interventionen systematisch zu bewerten.
Bevor diese neue Metaanalyse durchgeführt wurde, haben die Forschenden bereits bestehende Netzwerk-Metaanalysen (NMA) zu diesem Thema untersucht. Eine systematische Suche in PubMed, PsycINFO und Embase (Mai 2022 und erneut am 17. März 2024) ergab, dass bisherige NMAs nur pharmakologische Interventionen abdeckten, jedoch kein umfassender Vergleich zwischen Medikamenten und nicht-pharmakologischen Behandlungen für ADHS bei Erwachsenen existierte.
Diese Lücke füllt die aktuelle Studie, indem sie erstmals die vergleichende Wirksamkeit von Medikamenten, Psychotherapie und neurostimulatorischen Verfahren in einem einheitlichen Netzwerk untersucht.
Was bedeutet das für die ADHS-Therapie?
Stimulanzien bleiben wirksam – aber was ist mit Alternativen?
Die Studie bestätigt, dass Stimulanzien (z. B. Methylphenidat und Amphetamine) die einzigen Medikamente sind, die nachweislich kurzfristig die Kernsymptome von ADHS sowohl in Selbst- als auch in Fremdbeurteilungen verbessern. Atomoxetin erwies sich ebenfalls als wirksam, war jedoch mit einer schlechteren Verträglichkeit im Vergleich zu Placebo verbunden.
Ein zentrales Problem: Es fehlen aussagekräftige Daten zu den langfristigen Wirkungen von Medikamenten über 12 Wochen hinaus. Zudem gibt es Hinweise darauf, dass die längerfristige Einnahme insbesondere von Stimulanzien mit erhöhten Risiken, etwa für Bluthochdruck, verbunden sein könnte.
Nicht-pharmakologische Interventionen: Uneinheitliche Ergebnisse
Neben Medikamenten wurden auch verschiedene nicht-pharmakologische Behandlungsansätze untersucht. Hier zeigte sich ein gemischtes Bild: Kognitive Verhaltenstherapie (CBT), Neurofeedback und Entspannungstherapien können langfristige positive Effekte auf die ADHS-Symptome haben – allerdings variieren die Ergebnisse stark zwischen Selbst- und Fremdbewertungen.
Interessanterweise wurden keine signifikanten Verbesserungen für Exekutivfunktionen durch Medikamente oder kognitives Training festgestellt, obwohl diese Fähigkeiten für den Alltag von Erwachsenen mit ADHS entscheidend sind. Ebenso gab es keine überzeugenden Hinweise darauf, dass Dialektisch-Behaviorale Therapie (DBT), die eigentlich auf Emotionsregulation abzielt, die emotionalen Symptome von ADHS verbessert.
Wichtige Erkenntnisse zur ADHS-Therapie bei Erwachsenen: Was wirklich wirkt
Die Studie zeigt deutlich, dass Stimulanzien weiterhin der Goldstandard in der medikamentösen Behandlung von ADHS bei Erwachsenen sind. Gleichzeitig unterstreicht sie aber auch, dass Psychotherapie von den Betroffenen als hilfreich empfunden wird, obwohl dies nicht immer in Fremdbewertungen messbar ist.
Während Stimulanzien kurzfristig am effektivsten sind, fehlen Langzeitdaten zu ihrer Sicherheit. Nicht-pharmakologische Interventionen zeigen gemischte Ergebnisse und erfordern weitere Forschung.
Die beste Behandlung hängt letztlich von individuellen Bedürfnissen und Präferenzen ab – und sollte immer im Rahmen einer informierten Entscheidungsfindung getroffen werden. Ich habe die Studie in den Quellen am Ende des Artikels verlinkt – wer sich tiefer einlesen möchte, sollte unbedingt dort vorbeischauen.
*Anmerkung: die Übersetzung ins Englische wird maschinell erstellt und kann Fehler enthalten.
Quellen
(1) Dr. Jan Dreher auf YouTube: https://youtu.be/azghoSA0_sM?si=k9YE_0pw_q5uOA_p
(2) Link zur Studie: https://www.thelancet.com/journals/lanpsy/article/PIIS2215-0366(24)00360-2/fulltext




